علائم بیماری ام اس چیست؟ آیا بیماری ام اس قابل درمان است یا کشنده؟
علائم بیماری ام اس چیست؟ آیا بیماری ام اس قابل درمان است یا کشنده؟
علائم بیماری ام اس چیست؟ آیا بیماری ام اس کشنده است؟ طبقه بندی بیماری ام اس و ارتباط آن با گردن درد چیست؟ علت بیماری ام اس چیست؟ آیا بیماری ام اس قابل درمان است؟ تشخیص ام اس و درمان بیماری ام اس با فیزیوتراپی و کار درمانی برای کاهش علایم این بیماری همگی از مباحثی هستند که در ادامه به آن ها خواهیم پرداخت.
بیماری ام اس (فلج مغزی چندگانه) نوعی بیماری التهابی است که توسط سلولهای ایمنی واسطهگری میشود. این بیماری به آکسونهای میلیندار موجود در سیستم عصبی مرکزی حمله میکند و در نتیجه میلین و آکسون در شدتهای مختلف تخریب میشود و بیش از 30 درصد بیماران پس از تحمل 20 تا 25 سال به علت بیماری ام اس دچار ناتوانی جسمی قابل توجه میشوند. علائم بیماری ام اس حملههای دارای علائمی است که با وقفههای چند ماهه یا چند ساله رخ میدهد و تاثیر نامطلوبی را بر محلهای مختلفی از بدن به جا میگذارد.
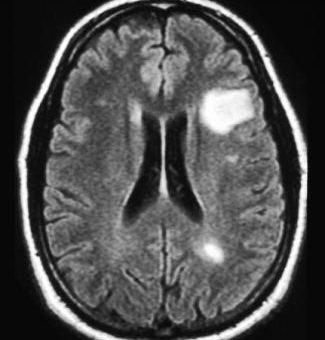
در تصویر آسیبهای متعدد در شدت سیگنال بالا در سکانس T2 و یک آسیب بزرگ در ماده سفید مغز دیده میشود. این آسیبها که منجر به تخریب آکسونها میشود گاهی اوقات به دلیل التهاب و تورم حاصله با تومور مغزی اشتباه گرفته میشود.
انواع بیماری ام اس
انواع بیماری ام اس در اصل با توجه به معیارهای بالینی، از جمله فراوانی بروز حملهها، زمان پیشرفت بیماری و گسترش یافتن آسیب در تصاویر ام آر آی به گونههای زیر طبقهبندی میشود:
- ام اس عود کننده ـ بهبود یابنده (RRMS)
- ام اس پیشرونده ثانویه (SPMS)
- ام اس پیشرونده اولیه (PPMS)
- ام اس عود کننده پیشرونده (PRMS)
علت بیماری ام اس
اگرچه علت بیماری ام اس مشخص نیست، اما احتمالاً عاملهای گوناگون دست به دست یکدیگر میدهند تا بیماری شروع شود یا همیشگی گردد. بر اساس یکی از فرضیههای مطرح شده، ام اس زمانی بروز مییابد که عامل یا رویدادی محیطی (مانند عفونت ویروسی یا باکتریایی، قرار گرفتن در معرض مواد شیمیایی، کمبود نور خورشید و…) توام با استعداد ارثی منجر به عملکرد نامناسب سیستم ایمنی میشود.
علائم بیماری ام اس
علائم بیماری ام اس معمولا همراه با بروز نشانه هایی است که در سیستم عصبی مرکزی (CNS) نمود مییابد. شاخص اصلی و ناگزیر ام اس حملههایی همراه با علائم است که در وقفههای زمانی گوناگون، فضاهای مختلف را درگیر میکند، به این معنا که علایم بیماری ام اس و حملهها در فاصلههای زمانی چند ماهه یا چند ساله در ناحیههای متفاوتی از بدن رخ میدهد. برای مثال ممکن است یک بیمار مدتی دچار پارستزی (گزگز و مورمور و یا داغ شدن پوست) دست باشد، سپس این علامت بهبود یابد و پس از چند ماه در پا احساس ضعف کند یا اختلال در دید (برای نمونه دوبینی) را تجربه کند. ضمناً مدت حمله باید بیشتر از 24 ساعت باشد.
علائم حمله در چندین نوبت بروز مییابد و غالباً حرکت کردن یا محرکهای حسی آغازگر علائم هستند.
نوریت اپتیک
نوریت اپتیک ( ON) را میتوان نخستین رویداد تخریب میلین (میلینزدایی) در حدود 20 درصد بیماران مبتلا به ام اس محسوب کرد. در مجموع قریب به 40 درصد بیماران مبتلا به ام اس در طول دوره بیماری خود با این عارضه مواجه میشوند.
نابینایی یا کوررنگی چشم آسیب دیده و درد ناشی از حرکت چشم مشخصه نوریت اپتیک است. به ندرت بیماران دچار نوریت اپتیک مشکل فسفین (جرقههای نور یا مربعهای سیاه) را به مدت چند ساعت تا چند ماه تجربه میکنند. فسفین ممکن است قبل یا در طول بروز نوریت اپتیک یا حتی چند ماه پس از بهبود رخ دهد.
التهاب میلین عرضی حاد
التهاب میلین عرضی حاد بیشتر به صورت جزیی و نه کلی معمولاً بیانگر ابتلا به ام اس است. اختلال ناگهانی و جزیی حرکتی، حسی، دستگاه عصبی، واکنشی و عملکرد نامناسب اسفنکتر و مشکلهای رودهای و مثانهای بیانگر التهاب میلین عرضی حاد است. پزشکان باید در تشخیص افتراقی دقت کافی را مبذول دارند تا فشردگی مکانیکی نخاع را از التهاب میلین عرضی حاد تمییز دهند.
خستگی مزمن
خستگی مزمن یکی از متداولترین علائم ام اس است که دستکم 75 درصد بیماران با آن مواجه میشوند. در تعریف خستگی مزمن میتوان گفت که احساس سستی، رخوت یا نداشتن انرژی جسمی یا ذهنی است که فعالیت روزمره را مختل میسازد.
تقریباً 50 تا 60 درصد بیماران مبتلا به ام اس خستگی مزمن را یکی از آزاردهندهترین و مشکلسازترین علائم ام اس میدانند، چرا که این مشکل دلیل اصلی بیکاری بسیاری از قربانیان این بیماری است. البته باید احتمال ابتلا به بیماریهای همزمان دیگر مانند عفونت، کمخونی، کمبود ویتامینهای B12، D و فولیک اسید و … یا بیماری تیروئید پیش از مرتبط دانستن خستگی مزمن با ام اس رد شود.
اسپاستیسیتی (سفتی عضلانی)
افزایش تون عضلانی و مقاومت در برابر حرکت را اسپاستیسیتی (سفتی عضلانی) ناشی از ام اس گویند که بیشتر در عضلههایی اتفاق میافتد که در صاف نگه داشتن حالت اندامی مؤثر است. سفتی عضلانی انرژی مورد نیاز برای انجام فعالیتهای روزانه را افزایش میدهد و به نوبه خود به خستگی مزمن دامن میزند.
اختلال شناختی
شیوع اختلال شناختی در میان بیماران مبتلا به ام اس 40 تا 70 درصد تخمین زده میشود. هیچ ارتباطی بین میزان ناتوانی جسمی و اختلال شناختی بروز یافته در مراحل اولیه بیماری وجود ندارد. این عارضه ام اس از آن رو مشکلی قابل توجه است که، روابط اجتماعی، خانوادگی و همچنین شغلی بیمار را تحت الشعاع قرار میدهد. مهارتها یا حوزههایی که از این اختلال شناختی آسیب میپذیرند، عبارتاند از:
- قدرت درک و گفتار معنادار
- توجه
- حافظه
- ادراک بصری
- برنامهریزی
- قدرت حل مسئله
- عملکرد اجرایی (توانایی در دنبال کردن مرحلههای متوالی)
- تفکر انتزاعی
درد
همانگونه که قبلاً اشاره شد، درد یکی از علائم متداول ام اس است و حدود 30 تا 50 درصد بیماران در مرحلهای از بیماری خود با آن دست و پنجه نرم خواهند کرد. درد معمولاً با پیشآگهی همراه نیست و لزوماً به نقص عملکرد نمیانجامد؛ بااین حال چون تأثیر نامطلوبی بر کیفیت زندگی میگذارد، باید به نحو مناسبی تسکین داده شود.
درد ناشی از ام اس به دو دسته اولیه یا ثانویه تقسیمبندی میشود. درد اولیه از فرایند میلینزدایی نشأت میگیرد؛ این درد نوروپاتیک غالباً با واژگان سوزشی، سایشی یا تیر کشنده توصیف میشود. حال آن که درد ثانویه ماهیتی عضلانی ـ اسکلتی دارد و احتمالاً از حالت اندامی نامناسب، تعادل ضعیف یا بهکارگیری غیرطبیعی عضلهها یا مفصلها در اثر سفتی عضلانی سرچشمه میگیرد.
علائم دستگاه ادراری
اکثر بیماران مبتلا به ام اس در مرحلهای از بیماری خود با مشکلات دستگاه ادراری رویاروی میشوند. مشکلات مثانه منبعی از ناراحتیهای ناخوشایند است که بر روابط خانوادگی و اجتماعی و مسئولیتهای شغلی بیمار اثر میگذارد. ازکارافتادگی یا نقص عملکرد مثانه به عنوان عدم توانایی در نگه داشتن ادرار، تخلیه ادرار یا هر دو مورد طبقهبندی میشود. بیمار در مورد اول مثانهای کوچک و منقبض دارد و عضله دتروسر به دفعات دچار انقباض میشود. فوریت، تکرر، بی اختیاری و ناکتوریا از علائم متداول هستند. بیماران مبتلا به ام اس که از ناتوانی پیشرفته و نقص عملکرد مثانه رنج میبرند، عفونتهای مکرر مجاری ادراری را نیز تجربه میکنند.
یبوست
یبوست شایعترین مشکل رودهای بیماران مبتلا به ام اس است که به صورت خروج دشوار مدفوع یا ناتوانی در تخلیه روده تعریف میشود. یبوست پیآمد عدم حرکت روده یا مشکل عصبی آن است که به آهسته شدن فعالیت روده میانجامد. به علاوه بیمارانی که در تلاش برای مدیریت علائم مثانه مایعات کمتری مصرف میکنند و یا به دلیل ناتوانی حرکتی دسترسی به مایعات ندارند نیز مدفوعشان سفت و خشک میشود.
عدم تحمل گرما
بیماران مبتلا به ام اس غالباً هنگام قرار گرفتن در محیطهای گرم، به ویژه در آب و هوای گرم و مرطوب، ورزش کردن، گرفتن دوش یا حمام گرم یا تب با تشدید علائم ضعف یا خستگی مزمن مواجه میشوند. احساس گرمای بیش از حد یا عدم تحمل گرما به تاری دید (نشانه اوتهوف) معمولاً آن چشمی میانجامد که پیش از این به دلیل بروز نوریت اپتیک آسیب دیده است. این علائم پیآمد بالا رفتن دمای مرکزی بدن است که هدایت عصبهای میلینزدایی شده را نیز مختل میسازد. چنین علائمی عموماً به سرعت پس از کاهش دما از بین میرود.
تشخیص ام اس
ام اس با توجه به یافتههای بالینی و شواهد تایید کننده حاصل از آزمایشهای جانبی مانند تصویربرداری رزونانس مغناطیسی (ام آر آی) مغز و نخاع و معاینه مایع مغزی ـ نخاعی تشخیص داده میشود. حمله بیماری از نظر بالینی باید با الگوی نقصهای عصبشناختی مشاهده شده در ام اس، که بیانگر مدت نقص هستند، مطابقت داشته باشد.
در گذشته پزشکان نمیتوانستند ام اس را پس از تنها یک حمله توام با علائم تشخیص دهند، چرا که برای تشخیص لازم بود حملهها تکرار شوند و آسیبهای مجزا از نظر زمانی و مکانی مشخص شود. بنابراین پزشکان چارهای جز انتظار و مشاهده دقیق نداشتند و تنها زمانی میتوانستند با قطعیت ام اس را تشخیص دهند که بیماری خود را “اعلام” کرده باشد.
تشخیص زودهنگام از آن رو اهمیت دارد که بر اساس پژوهشهای انجام شده، مداخله زودهنگام بسیار مفید است. بیمار گاهی حتی علیرغم تخریب آکسونها در مراحل اولیه بیماری با هیچ علامتی مواجه نمیشود. به علاوه مطالعه بر روی بیمارانی که نخستین حمله توام با علائم عصبی را تجربه کردهاند بیانگر کاهش ناتوانی و پایین آمدن میزان عود ثانویه به کمک درمان اینترفرون است.
درمان بیماری ام اس
درمان بیماری ام اس قابل قطعی نیست و روش های درمان عموماً بر سرعت بخشیدن به بهبود پس از عود بیماری و آهسته ساختن پیشرفت بیماری و مدیریت علائم متمرکز میشود. علائم برخی بیماران آنقدر ملایم است که هیچ درمانی لازم نیست.
درمانهای حملههای بیماری
کورتیکواستروئیدها
کورتیکواستروئیدهایی مانند پردنیزون خوراکی و متیل پردنیزولون درون وریدی برای کاهش التهاب عصبی تجویز میشود. بیخوابی، بالا رفتن فشار خون، تغییر خلق و خو و احتباس مایع از اثرهای جانبی این دسته داروها به شمار میرود.
تعویض پلاسما (پلاسما فرزیس)
قسمت مایع بخشی از خون (پلاسما) از بدن بیمار خارج و از سلولهای خون جدا میشود. سپس سلولهای خون با محلول پروتئین (آلبومین) مخلوط میشود و مجدداً به بدن بیمار تزریق میشود. تعویض پلاسما (پلاسما درمانی) در صورت شدید بودن علائم و مقاوم بودن آنها در برابر استروئیدها انجام میشود.
درمانهای تعدیل کننده پیشرفت بیماری
با مصرف داروهای خاص میتوان میزان بروز حملهها و سرعت به وجود آمدن آسیبهای جدید را به ویژه در مراحل اولیه بیماری کاهش داد.
داروهای در دسترس عبارتاند از:
اینترفرون بتا
این داروها که زیر پوست یا داخل عضله تزریق میشوند، فراوانی حملات و شدت آنها را کاهش میدهند. اینترفرون بتا با اثرهایی جانبی مانند علائم شبیه به آنفلوآنزا و واکنشهای محل تزریق همراه است. برای نظارت بر آنزیمهای کبدی باید آزمایش خون به طور مرتب انجام شود.
گلاتیرامر استات (کوپاکسون)
این دارو حمله سیستم ایمنی به میلین را متوقف میسازد. کوپاکسون باید زیر پوست تزریق شود. تحریک پوست محل تزریق از اثرهای جانبی این دارو به شمار میرود.
دیمتیل فومارات (تکفیدرا)
این داروی خوراکی با دستور مصرف دو بار در روز تعداد دفعات عود بیماری را کاهش میدهد. اسهال، حالت تهوع، گرگرفتگی و کاهش تعداد گلبولهای سفید خون اثرهای جانبی این دارو هستند.
فینگولیمود (گیلنیا)
این داروی خوراکی با دستور مصرف یک بار در روز میزان بروز حملهها را کاهش میدهد. البته ضربان قلب بیمار باید 6 ساعت پس از دریافت نخستین دز دارو بررسی شود، چون فینگولیمود ضربان قلب را آهسته میسازد. بالا رفتن فشار خون و تاری دید از دیگر عوارض این دارو هستند.
تریفلونومید (آباگیو)
بیمار با یک بار مصرف روزانه این دارو موفق میشود میزان بروز حمله را کاهش دهد. البته مصرف این دارو آسیبهای کبدی، ریزش مو و عوارض دیگر را به دنبال دارد و برای رشد جنین نیز مضر است.
ناتالیزومبا (تایسبری)
این دارو برای متوقف کردن سلولهای ایمنی بالقوه آسیب رسانندهای طراحی شده است که در جریان خون به مغز و نخاع وجود دارند. اما ناتالیزومبا احتمال عفونت ویروسی مغز، موسوم به لوکوانسفالوپاتی چند کانونه پیشرونده، را افزایش میدهد. این دارو عموماً برای بیماران دارای علائم شدید یا مبتلا به ام اس فعال یا بیمارانی تجویز میشود که به دیگر داروها واکنش نشان نمیدهند یا نمیتوانند آنها را تحمل کنند.
میتوزانترون (نوانترون)
این داروی سرکوب کننده سلولهای ایمنی میتواند برای قلب مضر باشد و به بروز سرطانهای خون بیانجامد. میتوزانترون معمولاً فقط برای درمان ام اس پیشرفته و شدید تجویز میشود.
داروهای کاهش دهنده خستگی مزمن
- دیگر داروها:
در صورت لزوم داروهایی برای افسردگی، درد و مشکلات کنترل مثانه یا روده ناشی از ابتلا به ام اس تجویز میشود.
فیزیوتراپی
متخصصین فیزیوتراپی کلینیک دکتر یزدانی مهارتهای حرکتی (مانند راه رفتن) را ارزیابی میکنند و نحوه استفاده از وسایل کمکی را برای بهبود توانایی حرکتی به بیمار آموزش میدهند. متخصصین با توجه به شرایط بیمار برنامههای تمرینی مناسب را برای کاهش سفتی عضلانی، حفظ دامنه حرکتی، تقویت عضلات و افزایش هماهنگی تهیه میکنند. به علاوه اطلاعات ارزشمندی را در خصوص تهیه دستگاههای مناسب برای نشستن بیماران فاقد قدرت حرکت در اختیار میگذارند.
جهت کسب اطلاعات بیشتر در زمینه اقدامات کلینیک دکتر یزدانی برای کاهش علائم و درمان در بیماران ام اس و گرفتن نوبت با متخصصین ما تماس بگیرید. 09353637983 و 88196179-021
در فیزیوتراپی بیماران مبتلا به ام اس دچار مشکل سفتی عضلانی برنامهای کششی گنجانده میشود که در آن مفصلها به آهستگی به سمت موقعیتهایی حرکت داده میشوند که عضلههای گرفته کشیده شوند. هر موقعیت دستکم برای یک دقیقه حفظ میشود تا عضله کشیده شده امکان داشته باشد به آهستگی واکنش نشان دهد. تمرینهای کششی را میتوان در استخری خنک (با دمای 85 درجه فارنهایت) انجام داد تا خاصیت شناوری وجود داشته باشد و محیط نیز گرم نباشد. وسایل کمکی مکانیکی مانند ارتوزهای مچ ـ کف پا نیز برای مدیریت سفتی عضلانی مفید است.
بهرهگیری از تصویرسازی ذهنی یا پرت کردن حواس از جمله درمانهای غیردارویی مؤثر برای درد اولیه ام اس هستند. تحریک الکتریکی عصب از روی پوست (TENS) نیز به برخی بیماران کمک میکند.
ماساژ، فیزیوتراپی، تمرین (برای مثال حرکتهای کششی) و گرم کردن متوسط مرطوب نیز درمانهای غیردارویی سودمند برای درد ثانویه محسوب میشود. در بعضی وسایل کمکی نیز از تحریک الکتریکی عملکردی برای آسان ساختن راه رفتن بیمار استفاده میشود.
کار درمانی
متخصص کار درمانی در زمینه برآورد تواناییهای عملکردی بیمار در به انجام رساندن فعالیتهای روزانه، ارزیابی مهارتهای حرکتی ظریف و بررسی تجهیزات انطباقپذیر و نیازهای کمکی فنی آموزش میبیند. ضمناً در درمان اختلال شناختی نیز به یاری بیمار میآیند.
رویکردهای درمانی برای اختلال شناختی شامل بازآموزی شناختی و بهرهگیری از راهبردهای جبرانی میشود. بازآموزی شناختی استفاده از تمرینهای مکرر و تحریک کننده ذهنی را شامل میشود که با هدف تقویت ناحیههای ضعیف شناخت طراحی میشوند.
راهبردهای جبرانی بر روشهای مدیریت یا مهارتهای سازماندهی کننده تاکید دارد تا بیمار بتواند از قدرت خود برای جبران ضعف ناحیههای آسیب دیده استفاده کند. چنین راهبردهایی موارد زیر را دربرمیگیرد:
- مداومت در انجام یک برنامه منظم روزانه
- تهیه فهرست
- داشتن برنامهریزی روزانه
- سازماندهی خانه یا محیط کار
مشارکت خانواده یا پرستار مخصوص بیمار در برنامه آموزشی ارائه شده برای مدیریت ام اس به بیماران دچار اختلال شناختی اهمیت بسیار دارد. به علاوه بیمار و خانواده وی باید دستورات را مرحله به مرحله دنبال کنند و اطلاعات را در قالبی تصویری و گفتاری ارائه دهند. موضوعات جدید باید در زمانی مطرح شود که بیمار چندان دچار خستگی مزمن نیست.
مقالات مکمل و مرتبط زیر را مطالعه فرمایید:
نویسنده : دکتر یزدانی، متخصص طب فیزیکی


* - لطفا نظر خود را در خصوص این مقاله بیان بفرمایید: